Hypopnoe: Ursachen, Diagnose & Behandlungsmöglichkeiten
Veröffentlicht:
Wenn es um Schlafmedizin geht, sind Hypopnoen ein wichtiges Thema, das oft unbemerkt bleibt. Als weniger bekannter Aspekt der schlafbezogenen Atmungsstörung ist das Verständnis von Hypopnoen für die Erhaltung der Gesundheit und einen erholsamen Schlaf unerlässlich.
Inhalt:
In diesem Blogbeitrag befassen wir uns mit der Definition und den Merkmalen von Hypopnoen sowie mit den Gesundheitsrisiken, die mit unbehandelten Fällen verbunden sind. Wir erörtern auch die Bedeutung präziser Diagnoseinstrumente bei der Erkennung von respiratorischen Ereignissen während der Schlafstudien und wie Polysomnographie-basierte Algorithmen zwischen zentralen und obstruktiven Hypopnoen unterscheiden können.
Außerdem werden wir uns mit den häufigen Ursachen für obstruktive Hypopnoe beschäftigen und mit der Rolle, die Fettleibigkeit bei der Erhöhung des Risikos für die Entwicklung einer obstruktiven Schlafapnoe (OSA) spielt. Außerdem erfahren Sie etwas über den Normalbereich für Hypopnoen pro Stunde und darüber, wie sich deren Häufigkeit auf die Schlafqualität und die allgemeine Gesundheit auswirkt. Schließlich werden wir verschiedene Behandlungsmöglichkeiten für diejenigen untersuchen, die mit schlafbezogenen Atmungsstörungen zu kämpfen haben, wie z. B. Änderungen des Lebensstils oder die kontinuierliche positive Atemwegsdrucktherapie (CPAP).

Hypopnoe verstehen
Hypopnoen sind partielle Blockaden oder Reduzierungen des Luftstroms während des Schlafs, die häufig mit obstruktiver Schlafapnoe (OSA) einhergehen. Eine genaue Diagnose ist unerlässlich, um sowohl zentrale als auch obstruktive Fälle dieser Erkrankung zu erkennen, da ein Versäumnis zu ernsthaften Gesundheitsrisiken führen kann. Eine genaue Diagnose mittels Polysomnographie-basierter Algorithmen ist entscheidend, um zentrale und obstruktive Fälle dieser Erkrankung effektiv zu erkennen.
Definition und Merkmale von Hypopnoe
Von einer Hypopnoe-Episode spricht man, wenn die Luftzufuhr im Vergleich zu einem typischen Atemmuster um mindestens 30 % abnimmt, entweder in Verbindung mit einem Abfall der Sauerstoffsättigung oder wenn man aus dem Schlaf geweckt wird. Diese Ereignisse dauern in der Regel mindestens 10 Sekunden, können aber je nach den spezifischen Atmungsmustern der Person variieren. Der Schweregrad von Hypopnoen kann von leicht bis schwer reichen, abhängig von Faktoren wie der Häufigkeit pro Stunde und der Auswirkung auf die allgemeine Schlafqualität.
Hypopnoen unterscheiden sich von Apnoen, bei denen der Atemfluss während des Schlafs vollständig aussetzt. Obwohl beide Zustände die normalen Atemmuster stören und zu einer schlechten Schlafqualität beitragen, erfordern sie unterschiedliche Diagnosekriterien für eine genaue Identifizierung.
Gesundheitsrisiken im Zusammenhang mit unbehandelter Hypopnoe
Wenn sie unbehandelt bleiben, können Hypopnoen aufgrund ihrer Verbindung mit OSA erhebliche Gesundheitsrisiken darstellen. Einige mögliche Folgen sind:
- Fragmentierter Schlaf: Häufige Erregungszustände, die durch den verminderten Luftstrom verursacht werden, führen zu einem gestörten Schlafverhalten, das zu Tagesmüdigkeit und einer Beeinträchtigung der kognitiven Funktionen führt.
- Sauerstoffentsättigung: Ein verminderter Sauerstoffgehalt im Blut erhöht das Risiko von kardiovaskulären Komplikationen wie Bluthochdruck, Herzversagen, Schlaganfall oder Herzrhythmusstörungen.
- Metabolische Störungen: Chronisch gestörter Schlaf wird mit Insulinresistenz, Typ-2-Diabetes und Fettleibigkeit in Verbindung gebracht.
- Probleme mit der psychischen Gesundheit: Eine schlechte Schlafqualität kann zu Stimmungsschwankungen wie Depressionen oder Angstzuständen beitragen.
Um diese Risiken zu minimieren, ist es für Personen, die Symptome von Hypopnoe oder OSA aufweisen, wichtig, eine angemessene medizinische Untersuchung und Behandlung in Anspruch zu nehmen. Eine gründliche Untersuchung durch einen qualifizierten Arzt, der auf Schlafmedizin spezialisiert ist, hilft dabei, die am besten geeignete Vorgehensweise auf der Grundlage der individuellen Bedürfnisse und Umstände zu bestimmen.
Schlafstudien und Hypopnoe-Diagnose
Schlafstudien sind nach wie vor der Goldstandard, wenn es darum geht, jede Art von Störung zu diagnostizieren, die speziell mit gestörten Mustern während der Bewusstlosigkeit zusammenhängt. Auf Polysomnographie basierende Algorithmen bieten einen umfassenden Einblick in das, was ohne eine angemessene Untersuchung durch qualifizierte Fachleute wie auf Schlafmedizin spezialisierte Ärzte unbemerkt bleiben könnte.
Die Bedeutung präziser Diagnoseinstrumente zur Erkennung von Atemwegserkrankungen
Eine genaue Diagnose ist entscheidend für die Festlegung des effektivsten Behandlungsplans für Personen mit Hypopnoe oder anderen respiratorischen Ereignissen im Schlaf. Die Polysomnographie (PSG) ist nach wie vor das bevorzugte Diagnoseinstrument, da sie in der Lage ist, verschiedene physiologische Parameter gleichzeitig während einer ganzen Nachtruhe zu überwachen. Dazu gehören Gehirnaktivität, Augenbewegungen, Muskeltonus, Herzfrequenz, Sauerstoffgehalt des Blutes, Luftstrom durch die Nasengänge oder die Mundöffnung (oronasaler Thermistor), Bewegungen der Brustwand, die auf anstrengende Atmungsversuche hinweisen (respiratorische anstrengungsbedingte Arousals), neben anderen Faktoren, die auf abnorme Atmungsmuster im Zusammenhang mit zentralen oder obstruktiven Fällen hinweisen können.

Schlafstudien und Hypopnoe-Diagnose
Wenn es darum geht, schlafbezogene Störungen zu diagnostizieren, sind Schlafstudien der Goldstandard. Diese Tests bieten unschätzbare Einblicke in die Schlafgewohnheiten einer Person und ermöglichen es Ärzten, Störungen zu erkennen, die sich auf die allgemeine Gesundheit auswirken könnten. Ein solches Diagnoseinstrument sind Polysomnographie-basierte Algorithmen, die eine entscheidende Rolle bei der Erkennung von Atemstörungen wie Hypopnoe spielen.
Die Bedeutung präziser Diagnoseinstrumente zur Erkennung von Atemwegserkrankungen
Präzise Diagnoseinstrumente sind für Gesundheitsdienstleister unerlässlich, um Probleme mit schlafbezogenen Atmungsstörungen wie obstruktive Schlafapnoe (OSA) zu erkennen. Polysomnographie-basierte Algorithmen bieten umfassende Daten über den Atemfluss einer Person während des Schlafs und ermöglichen es Ärzten, die sich auf Schlafmedizin spezialisiert haben, bestimmte respiratorische Ereignisse wie Hypopnoen oder Apnoen zu erkennen.
Mit dieser Detailgenauigkeit können Ärzte nicht nur feststellen, ob jemand an OSA leidet, sondern auch zwischen zentralen und obstruktiven Fällen der Erkrankung unterscheiden. Durch das Verständnis der zugrunde liegenden Ursache dieser Atmungsstörungen können Ärzte gezieltere Behandlungspläne entwickeln, die auf die individuellen Bedürfnisse jedes einzelnen Patienten abgestimmt sind.
Wie ein auf Polysomnographie basierender Algorithmus zentrale und obstruktive Fälle definiert
Ein auf Polysomnographie basierender Algorithmus überwacht während der Nacht verschiedene physiologische Parameter, während eine Person schläft. Einige gängige Messungen umfassen:
- Luftstrom durch Nase und Mund mit Hilfe von Thermistoren oder nasalen Druckmessern;
- Brustwandbewegung mit Thorax-Impedanzgürtel;
- Sauerstoffsättigung mittels Pulsoximetrie;
- Gehirnaktivität durch Elektroenzephalographie (EEG);
- EMG kann zur Überwachung der Muskelaktivität eingesetzt werden.
Durch die Analyse dieser Daten kann der Algorithmus Perioden mit reduziertem Atemfluss oder vollständigem Atemstillstand erkennen. Bei Hypopnoen wird eine teilweise Blockierung oder Reduzierung des Luftstroms erkannt. Der Algorithmus klassifiziert diese Ereignisse dann auf der Grundlage zusätzlicher Informationen, die während der Schlafstudie gesammelt wurden, entweder als zentral oder obstruktiv.
Zentrale Hypopnoen treten auf, wenn es aufgrund von Problemen mit der Kontrolle der Atemmuskulatur durch das Gehirn zu einem Mangel an Atemanstrengung kommt. Diese Art von Ereignis tritt typischerweise zusammen mit anderen neurologischen Erkrankungen auf und erfordert spezielle Behandlungsansätze. Obstruktive Hypopnoen hingegen werden durch physische Hindernisse in den Atemwegen verursacht, die den normalen Luftstrom trotz anhaltender Atemanstrengung des Betroffenen behindern.
Zusammenfassend lässt sich sagen, dass Polysomnographie-basierte Algorithmen eine wichtige Rolle bei der Diagnose von schlafbezogenen Atmungsstörungen wie OSA und der Unterscheidung zwischen zentralen und obstruktiven Fällen spielen. Mit präzisen Diagnoseinstrumenten können Gesundheitsdienstleister gezielte Behandlungspläne entwickeln, die auf die individuellen Bedürfnisse jedes einzelnen Patienten zugeschnitten sind.
Obstruktive Hypopnoe: Ursachen und Risikofaktoren
Obstruktive Hypopnoen sind partielle Blockaden der Atemwege während des Schlafs, die zu gestörten Atemmustern und einem verminderten Sauerstoffgehalt im Blut führen können. Um eine frühzeitige Erkennung und wirksame Behandlung zu gewährleisten, ist es wichtig, die Ursachen und Risikofaktoren zu verstehen, die mit obstruktiven Hypopnoen verbunden sind. In diesem Abschnitt befassen wir uns mit den häufigsten Ursachen, die zu obstruktiven Hypopnoen führen, sowie mit der Frage, inwiefern Fettleibigkeit das Risiko für die Entwicklung einer obstruktiven Schlafapnoe (OSA) erhöht.
Häufige Ursachen, die zu obstruktiven Hypopnoen führen
Die Entwicklung einer obstruktiven Hypopnoe kann auf verschiedene Ursachen zurückgeführt werden, die die Atemwege verengen oder teilweise blockieren. Einige häufige Faktoren sind:
- Anatomische Anomalien: Vergrößerte Mandeln oder Polypen, eine verkrümmte Nasenscheidewand oder andere strukturelle Probleme in den oberen Atemwegen können zu einer Obstruktion der Atemwege beitragen.
- Entspannung der Muskeln: Während des Schlafs entspannen sich die Muskeln in Ihrem Rachen mehr als sonst, da der Muskeltonus sinkt. Diese Entspannung kann zu einer Verengung Ihrer Atemwege führen.
- Entzündungen: Allergien oder Infektionen, die Entzündungen in Ihrer Nase und Ihrem Rachen verursachen, können ebenfalls zu einem verengten Atemweg führen.
- Lebensstil-Faktoren: Es hat sich gezeigt, dass Alkoholkonsum vor dem Schlafengehen die Muskelentspannung erhöht und den allgemeinen Muskeltonus während der nächtlichen Stunden regelmäßig verringert.
Die Rolle der Adipositas bei der Erhöhung des Risikos für die Entwicklung einer OSA
Ein wichtiger Faktor, der zu einer erhöhten Prävalenz der hypopnoeisch dominierten OSA beiträgt, ist Übergewicht. Übermäßiges Körpergewicht, insbesondere im Hals- und Brustbereich, kann zu einem erhöhten Druck auf die Atemwege führen und die Wahrscheinlichkeit einer Obstruktion während des Schlafs erhöhen. Nach Angaben der American Academy of Sleep Medicine ist die Wahrscheinlichkeit, an OSA zu erkranken, bei fettleibigen Personen mindestens viermal so hoch wie bei Personen mit normalem Körpergewicht.
Darüber hinaus hat die Forschung gezeigt, dass Frauen anfälliger für die Entwicklung von Hypopnoe sind als Männer. Das liegt zum Teil daran, dass sie dazu neigen, überschüssiges Fett im Oberkörper zu tragen und nicht in den unteren Regionen wie den Hüften oder Oberschenkeln, wie es bei Männern der Fall ist(Quelle). Dieser Unterschied kann zu einer stärkeren Verengung der weiblichen Atemwege führen, so dass es regelmäßig zu einer teilweisen Verstopfung während der Nachtstunden kommt.
Neben Fettleibigkeit gibt es weitere Risikofaktoren für obstruktive Hypopnoe:
- Alter: Die Prävalenz der OSA nimmt mit dem Alter zu, insbesondere bei Erwachsenen mittleren Alters und älteren Menschen.
- Familiengeschichte: Wenn Sie Familienmitglieder haben, die an Schlafapnoe leiden, kann dies Ihr Risiko erhöhen, selbst an dieser Krankheit zu erkranken.
- Gastroösophageale Refluxkrankheit (GERD): Menschen, die an GERD leiden, erleben häufig einen sauren Rückfluss während des Schlafs, der eine Entzündung und eine Verengung der Rachenwege verursachen kann, was zur Entwicklung oder Verschlimmerung von Symptomen beiträgt, die speziell mit gestörten Verhaltensmustern während der Bewusstlosigkeit verbunden sind, wie z.B. regelmäßiges Schnarchen oder Würgen während der nächtlichen Stunden (Quelle).
Das Erkennen der Ursache und der potenziellen Gefahren von obstruktiven Hypopnoen ist entscheidend für die frühzeitige Entdeckung, Identifizierung und Behandlung. Wenn Sie die zugrunde liegenden Probleme durch Änderungen des Lebensstils oder medizinische Eingriffe angehen, können Sie Ihre Schlafqualität und Ihre allgemeine Gesundheit deutlich verbessern.
Normale Bereiche und Häufigkeit von Hypopnoe pro Stunde
Die Feststellung, wie viele Hypopnoen pro Stunde normal sind, spielt eine wichtige Rolle bei der Bestimmung, ob jemand an einer schlafbezogenen Atmungsstörung wie obstruktiven Hypopnoen leidet. Das ist nicht nur für die Patienten wichtig, sondern auch für ihre Partner, die sich durch Symptome wie Schnarchen und Würgen während der nächtlichen Stunden regelmäßig gestört fühlen können.
Festlegung der Normalbereiche für Hypopnoe pro Stunde
Die Anzahl der Hypopnoen, die als normal angesehen wird, variiert je nach Person und ihren spezifischen Umständen. Mediziner verwenden in der Regel den Apnoe-Hypopnoe-Index (AHI) als Maßstab für die Bewertung des Schweregrads der Schlafapnoe, der die durchschnittliche Anzahl der Apnoen und Hypopnoen pro Stunde während des Schlafs berechnet. Der AHI berechnet die durchschnittliche Anzahl der Apnoen und Hypopnoen, die pro Stunde während des Schlafs auftreten. Nach Angaben der American Academy of Sleep Medicine kann ein AHI-Wert in vier Stufen eingeteilt werden:
- Normal: Ein AHI von weniger als 5 Ereignissen pro Stunde wird als normal angesehen.
- Leichte Schlafapnoe: Ein AHI zwischen 5-15 Ereignissen pro Stunde weist auf eine leichte Schlafapnoe hin.
- Moderate Schlafapnoe: Ein AHI zwischen 15-30 Ereignissen pro Stunde deutet auf eine moderate Schlafapnoe hin.
- Schwere Schlafapnoe: Ein AHI von mehr als oder gleich 30 Ereignissen pro Stunde deutet auf eine schwere Schlafapnoe hin.
Wenn Sie den Verdacht haben, dass bei Ihnen oder Ihrem Partner ungewöhnlich viele Hypopnoen auftreten, sollten Sie unbedingt einen auf Schlafmedizin spezialisierten Arzt aufsuchen, um eine angemessene Bewertung und Diagnose zu erhalten.
Der Einfluss der Häufigkeit auf die Schlafqualität und die allgemeine Gesundheit
Häufige Hypopnoen können die Schlafqualität erheblich beeinträchtigen und zu einer schlechten allgemeinen Gesundheit führen. Wenn die Atemwege während des Schlafs teilweise blockiert sind, kann dies zu einem Absinken des Sauerstoffgehalts im Blut führen. Dieser Sauerstoffabfall veranlasst das Gehirn, kurz aufzuwachen und die normalen Atemmuster wiederherzustellen, wodurch der erholsame Schlaf gestört wird.
Eine schlechte Schlafqualität aufgrund von Hypopnoe kann zu verschiedenen kurz- und langfristigen Folgen führen. Zu den unmittelbaren Auswirkungen gehören übermäßige Tagesmüdigkeit, Reizbarkeit, Konzentrationsschwierigkeiten oder Gedächtnisprobleme. Im Laufe der Zeit können unbehandelte Apnoen und Hypopnoen zu schwerwiegenderen Gesundheitsproblemen wie Bluthochdruck(Quelle), Herzerkrankungen(Quelle), Typ-2-Diabetes(Quelle), Schlaganfall(Quelle) oder sogar Depressionen beitragen.
Um eine optimale Gesundheit und ein optimales Wohlbefinden zu erhalten, ist es für Personen, die eine abnorme Anzahl von Hypopnoen pro Stunde erleben, unerlässlich, professionelle Hilfe von einem qualifizierten, auf Schlafmedizin spezialisierten Arzt in Anspruch zu nehmen. Ein frühzeitiges Eingreifen durch eine genaue Diagnose und geeignete Behandlungsmöglichkeiten kann die allgemeine Lebensqualität erheblich verbessern, indem die zugrunde liegenden respiratorischen Ereignisse, die den gesunden Schlafrhythmus stören, behandelt werden.
Behandlungsmöglichkeiten für schlafbezogene Atmungsstörungen
Der Umgang mit schlafbezogenen Atemproblemen wie Apnoen und Hypopnoen kann die Lebensqualität eines Menschen erheblich beeinträchtigen. Glücklicherweise gibt es verschiedene Behandlungsmöglichkeiten, die darauf abzielen, die mit diesen Störungen verbundenen Symptome zu lindern, ihre Häufigkeit oder Schwere zu reduzieren und letztendlich die allgemeinen Gesundheitsergebnisse der Patienten zu verbessern.
Änderungen des Lebensstils zur Behandlung von OSA-bedingten Symptomen
Bestimmte Änderungen des Lebensstils können ein hilfreicher erster Schritt sein, um die obstruktive Schlafapnoe (OSA) und die damit verbundenen Symptome wie Hypopnoe in den Griff zu bekommen. Einige empfohlene Änderungen umfassen:
- Gewichtsabnahme: Da Übergewicht ein erheblicher Risikofaktor für die Entwicklung von OSA ist, kann eine Gewichtsabnahme dazu beitragen, das Auftreten von Apnoen und Hypopnoen zu verringern.
- Vermeiden Sie Alkohol und Beruhigungsmittel: Diese Substanzen können die Muskeln in Ihrem Rachen entspannen und so die Wahrscheinlichkeit einer Atemwegsobstruktion während des Schlafs erhöhen.
- Anpassung der Schlafposition: Wenn Sie auf der Seite statt auf dem Rücken schlafen, kann dies helfen, Ihre Atemwege offen zu halten, da die Schwerkraft verhindert, dass Ihre Zunge in den Rachen zurückfällt.
- Abschwellende Mittel für die Nase oder Allergiemedikamente: Wenn eine verstopfte Nase zu Atembeschwerden während des Schlafs beiträgt, kann die Einnahme von rezeptfreien abschwellenden Mitteln oder verschriebenen Allergiemedikamenten Abhilfe schaffen.
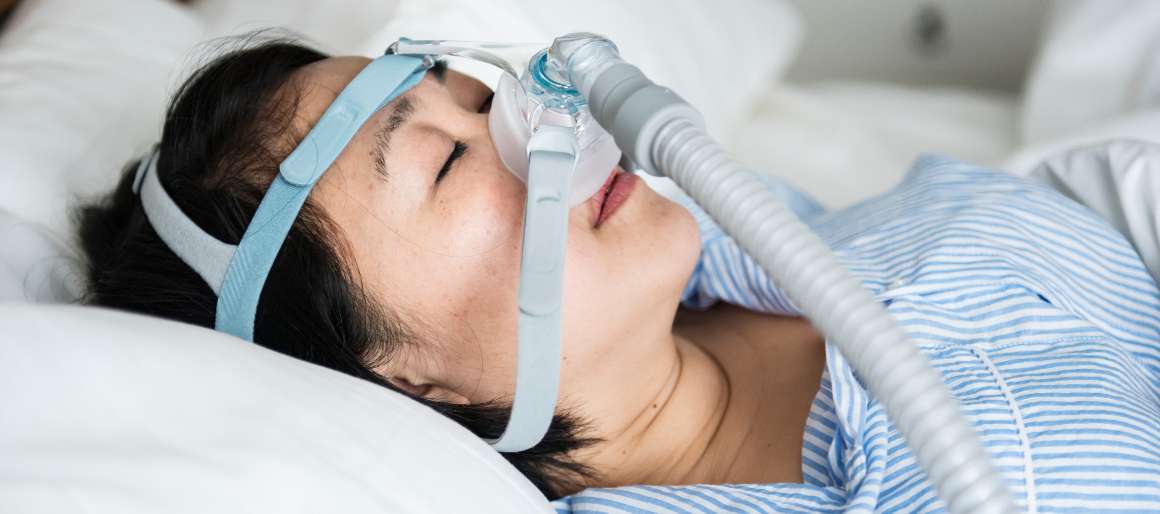
CPAP-Therapie als wirksame Behandlungsoption
Die häufigste Behandlungsoption für mittelschwere bis schwere Fälle von OSA ist die kontinuierliche positive Atemwegsdrucktherapie (CPAP). Dabei wird eine Maske getragen, die mit einem Gerät verbunden ist, das Druckluft durch die Nase oder den Mund abgibt, die Atemwege offen hält und das Auftreten von Apnoen und Hypopnoen verhindert.
Die CPAP-Therapie hat sich als äußerst wirksam bei der Verringerung von Atemstörungen im Schlaf erwiesen. Für manche Patienten kann es jedoch eine Herausforderung sein, sich an das Tragen einer Maske während des Schlafs zu gewöhnen. In solchen Fällen gibt es alternative Behandlungsmöglichkeiten:
- Bilevel positiver Atemwegsdruck (BiPAP): Ähnlich wie CPAP, aber mit unterschiedlichen Druckstufen für die Ein- und Ausatmung, was für manche Anwender angenehmer ist.
- Adaptive Servo-Ventilation (ASV): Eine neuere Form der positiven Atemwegstherapie, die den Luftstrom auf der Grundlage der individuellen Atemmuster anpasst.
Zusätzlich zu diesen Behandlungen können je nach Schweregrad der OSA und den spezifischen Bedürfnissen des Patienten auch andere Eingriffe wie orale Apparaturen oder Operationen in Betracht gezogen werden. Orale Vorrichtungen verschieben den Kiefer während des Schlafs nach vorne und öffnen so den Atemweg im hinteren Teil Ihres Rachens. Die chirurgischen Optionen reichen von minimal-invasiven Verfahren wie der Radiofrequenzablation(RFA), die das Gewebe schrumpfen lässt, das den Rachenraum blockiert, bis hin zu umfangreicheren Eingriffen wie der Uvulopalatopharyngoplastik (UPPP), bei der überschüssiges Gewebe aus dem weichen Gaumen und dem Rachenraum entfernt wird.
Die Behandlung von Problemen mit schlafbezogener Atmung ist nicht nur entscheidend für die Verbesserung der nächtlichen Symptome, sondern auch für mögliche langfristige Gesundheitsrisiken, die mit unbehandelten Erkrankungen wie OSA verbunden sind. Wenden Sie sich an einen auf Schlafmedizin spezialisierten Arzt, z. B. an die American Academy of Sleep Medicine, um den für Ihre Bedürfnisse am besten geeigneten Behandlungsplan zu ermitteln.
FAQs in Bezug auf Hypopnoe
Wie lautet die 4%-Regel für Hypopnoe?
Die 4%-Regel für Hypopnoe bezieht sich auf ein diagnostisches Kriterium, das bei Schlafstudien verwendet wird. Ein hypopnoisches Ereignis wird als signifikant angesehen, wenn es zu einem Abfall der Sauerstoffsättigung im Blut um mindestens 4% führt. Dies hilft bei der Unterscheidung zwischen normalen Schwankungen und klinisch relevanten respiratorischen Ereignissen, die möglicherweise eine Behandlung erfordern.
Sind Hypopnoen genauso schlimm wie Apnoen?
Hypopnoen sind im Allgemeinen weniger schwerwiegend als Apnoen, können aber dennoch negative Auswirkungen auf die Gesundheit haben, wenn sie unbehandelt bleiben. Bei beiden Erkrankungen werden die normalen Atemmuster während des Schlafs gestört, was zu fragmentiertem Schlaf und verminderter Schlafqualität führt. Bei Apnoen kommt es jedoch zu einer vollständigen Obstruktion der Atemwege, während bei Hypopnoen nur eine teilweise Obstruktion oder eine Verringerung des Luftstroms vorliegt.
Was ist die 3%-Hypopnoe-Regel?
Die 3%-Hypopnoe-Regel bezieht sich auf ein alternatives Diagnosekriterium, bei dem eine Abnahme des Atemflusses um mindestens 30%, die länger als zehn Sekunden anhält und mit einem Abfall der Sauerstoffsättigung im Blut um mindestens 3% einhergeht, ein signifikantes hypopnoisches Ereignis definiert. Anhand dieses Schwellenwerts können Kliniker mildere Fälle erkennen, die dennoch die allgemeine Gesundheit und das Wohlbefinden beeinträchtigen können.
Was sind die langfristigen Auswirkungen von Hypopnoe?
Unbehandelt kann chronische Hypopnoe zu verschiedenen langfristigen Gesundheitsproblemen führen, wie z. B. übermäßige Tagesmüdigkeit, beeinträchtigte kognitive Funktionen, Stimmungsstörungen wie Depressionen oder Angstzustände, Herz-Kreislauf-Probleme wie Bluthochdruck und Herzrhythmusstörungen, Stoffwechselstörungen wie Diabetes mellitus Typ II oder Insulinresistenzsyndrom und andere.